
Composizione
Principi attivi
Dexamethasoni dihydrogenophosphas ut Dexamethasoni natrii phosphas.
Sostanze ausiliarie
Dexamethason Galepharm Amp 4 mg/1 ml
Propylenglycolum (E 1520) 20 mg, Natrii chloridum, Dinatrii edetas, Natrii hydroxidum, Aqua ad iniectabilia q.s. ad solutionem pro 1 ml, corresp. 3.7 mg Natrium.
Dexamethason Galepharm Amp 8 mg/2 ml
Propylenglycolum (E 1520) 40 mg, Natrii chloridum, Dinatrii edetas, Natrii hydroxidum, Aqua ad iniectabilia q.s. ad solutionem pro 2 ml, corresp. 7.4 mg Natrium..
Forma farmaceutica e quantità di principio attivo per unità
1 fiala Dexamethason Galepharm Amp 4 mg/1 ml contiene 4 mg di dexamethasoni dihydrogenophosphas corrispondente a 3.32 mg di desametasone.
1 fiala Dexamethason Galepharm Amp 8 mg/2 ml contiene 8 mg di dexamethasoni dihydrogenophosphas corrispondente a 6.64 mg di desametasone.
Indicazioni/Possibilità d’impiego
Uso sistemico
Edema cerebrale (causato da tumore cerebrale, trauma cranio-cerebrale, sanguinamento intracerebrale, interventi neurochirurgici, ascesso cerebrale, ictus, encefalite, meningite, lesioni da irradiazione). Shock anafilattico (dopo iniezione primaria di adrenalina). Shock politraumatico (profilassi del polmone da shock e dell’embolia grassosa). Stato asmatico. Recidive acute di dermatosi severe (ad es. edema di Quincke, pemfigo volgare, eczemi non controllabili, sarcoidosi cutanea). Malattie ematologiche acute (ad es. anemia emolitica acuta). Insufficienza corticosurrenale acuta primaria e secondaria (soltanto con una terapia concomitante con un mineralcorticoide). Profilassi e terapia del vomito indotto da citostatici.
Trattamento della malattia da coronavirus 2019 (COVID-19) negli adulti e negli adolescenti (di età minima di 12 anni e con peso corporeo di almeno 40 kg) che richiedono un apporto supplementare di ossigeno.
Uso locale
Terapia periarticolare e infiltrativa, ad es. in caso di periartrite omeroscapolare, epicondilite, borsite e tendovaginite. Iniezione intrarticolare, ad es. in caso di artrite reumatoide, quando sono colpite singole articolazioni o in caso di risposta insufficiente al trattamento sistemico, e nell’artrosi deformante (reazione infiammatoria concomitante).
Posologia/Impiego
La somministrazione parenterale di glucocorticoidi deve essere limitata ai casi di emergenza e alle situazioni in cui la terapia orale è impossibile o non auspicata.
Istruzioni posologiche generali
Il desametasone viene somministrato con dosaggio individuale, tenendo conto della severità e del decorso della malattia, della reazione del paziente e anche della durata prevista della terapia. Occorre inoltre stabilire se sia indicata una terapia giornaliera o intermittente. Le eventuali complicanze dipendono dalla posologia e dalla durata della terapia.
Come con tutti i glucocorticoidi, l’effetto completo del desametasone è ritardato (dopo 1-2 ore); pertanto, in situazioni potenzialmente fatali (ad es. stato asmatico, edema cerebrale acuto), il preparato non deve mai essere somministrato senza una contemporanea terapia ad azione immediata.
Una volta superata la fase acuta, ridurre gradualmente la posologia parenterale iniziale elevata e sostituirla con la somministrazione orale.
In assenza di miglioramento entro pochi giorni, non proseguire la somministrazione parenterale di glucocorticoidi.
Un trattamento a lungo termine va effettuato soltanto dopo un’attenta valutazione dei benefici e dei rischi e sotto stretto monitoraggio dei pazienti in merito a segni che rendono necessaria una riduzione della posologia o l’interruzione della terapia.
Come qualsiasi terapia con glucocorticoidi, il trattamento con Dexamethason Galepharm non deve essere interrotto bruscamente, ma con una riduzione lenta e graduale della dose giornaliera, per evitare un peggioramento o una riacutizzazione della malattia, un’insufficienza corticosurrenalica acuta e una sindrome da privazione di cortisone.
Nel caso in cui Dexamethason Galepharm debba essere utilizzato al posto di altri glucocorticoidi, bisogna osservare le dosi equivalenti (vedere «Proprietà/Effetti»).
Uso sistemico
Nell’edema cerebrale acuto, ad es. dopo trauma cranico e cerebrale, emorragia intracerebrale e ictus, inizialmente 40-100 mg e.v.; dopo 2-4 giorni 4-8 mg e.v. o i.m. a intervalli di 2-4 ore per 5-8 giorni.
Nell’edema cerebrale subacuto e cronico, ad es. in caso di tumore cerebrale, ascesso cerebrale, meningoencefalite e lesioni da radiazioni, inizialmente 8-12 mg e.v.; prosecuzione della terapia con 4 mg e.v. o i.m. a intervalli di 6 ore.
Nel trattamento iniziale dello shock anafilattico (dopo iniezione primaria di adrenalina) e dello shock da politrauma (profilassi del polmone da shock e dell’embolia grassosa): 40-200 mg e.v. Nei casi severi, ripetizione della dose iniziale dopo 4-12 ore o somministrazione di 16-40 mg e.v. ogni 6 ore per 2-3 giorni.
Nello stato asmatico, inizialmente 40-80 mg e.v.; a seconda della severità, ripetizione della dose iniziale dopo 3-6 ore e prosecuzione con 4 mg e.v. al giorno ed eventualmente passaggio alla terapia orale.
Nelle dermatosi acute e nelle patologie ematologiche acute: inizialmente 16-40 mg e.v., prosecuzione con terapia orale.
Nella terapia dell’insufficienza corticosurrenalica acuta (crisi addisoniana), dose iniziale di 8-16 mg e.v. (soltanto sotto terapia concomitante con un mineralcorticoide).
Per la prevenzione e la terapia del vomito indotto da citostatici, una fiala di Dexamethason Galepharm Amp Inject 8 mg e.v. il giorno precedente la terapia, 8-12 mg e.v. all’inizio della terapia, quindi 4 mg e.v. ogni 4-6 ore per almeno 48 ore.
Per il trattamento della COVID-19, i pazienti adulti ricevono 6 mg per via endovenosa una volta al giorno per un massimo di 10 giorni. La durata del trattamento dipende dalla risposta clinica e dal fabbisogno individuale del paziente.
Uso locale
Per la terapia infiltrativa locale, periarticolare e intrarticolare in condizioni rigidamente asettiche, iniezione di 4 o 8 mg. Per l’iniezione in articolazioni molto piccole sono sufficienti 2 mg. In base alla severità della patologia, non effettuare più di 3-4 infiltrazioni o 3-4 iniezioni per articolazione. L’intervallo tra le iniezioni non deve essere inferiore a 3-4 settimane.
Trattamento a longe termine
A causa dell’inibizione del rilascio di ACTH, il trattamento a lungo termine di durata superiore a 2 settimane può indurre insufficienza corticosurrenalica, che può portare all’atrofia corticosurrenalica. Il difetto funzionale totale della corteccia surrenalica può durare fino a un anno e più e comporta un rischio potenzialmente fatale in situazioni di stress e sovraffaticamento.
L’alterata risposta allo stress in terapia a lungo termine con glucocorticoidi richiede un aggiustamento della dose di corticosteroidi alle condizioni dello stress. In questi casi si utilizza di regola idrocortisone e.v.:
- Nelle malattie generali: Raddoppio, event. triplicazione dell’ultima dose di desametasone somministrata.
- Nei piccoli interventi chirurgici: In aggiunta prima dell’inizio, 100 mg di idrocortisone e.v.
- Negli interventi chirurgici medi: In aggiunta prima dell’intervento, 100 mg di idrocortisone e.v. e poi ogni 6 ore 100 mg di idrocortisone per 24 ore
- Negli interventi di chirurgia maggiore: In aggiunta prima dell’inizio dell’intervento, 100 mg di idrocortisone e poi ogni 6 ore almeno per 72 ore. Ulteriore trattamento a seconda del decorso.
Modo di somministrazione corretto
Iniettare fiale di Dexamethason Galepharm Amp per via endovenosa, intramuscolare, infiltrativa locale o intrarticolare.
L’infiltrazione locale e l’iniezione intrarticolare vanno effettuate in condizioni rigidamente asettiche. Preparare la cute all’intervento (eventualmente rasatura, sgrassamento, alcool, tintura di iodio). Evitare l’iniezione nei tendini.
Istruzioni posologiche speciali
Bambini e adolescenti
Il dosaggio deve basarsi più sulla severità della malattia e sulla risposta alla terapia, che non sull’età, sul peso corporeo o sulla statura. Negli infanti e nei bambini di 0–11 anni, sono sufficienti in generale dosi più basse rispetto a quelle utilizzate negli adulti. Dopo una risposta sufficiente, la dose di desametasone va ridotta a piccoli passi fino alla dose più bassa possibile e sospesa appena possibile.
Uso e.v.
- Edema cerebrale dovuto, ad es., a:
- Tumore cerebrale: Inizialmente 0.5-1 mg/kg, successivamente 0.25-0.5 mg/kg al giorno suddivisi in 4 somministrazioni
- Interventi neurochirurgici: nel preoperatorio 1 mg/kg, successivamente 0.2 mg/kg ogni 4 ore per 24 ore
- Encefalite/meningite: 0.15 mg/kg ogni 6 ore per 4 giorni o 0.4 mg/kg ogni 12 ore per 2 giorni, iniziando prima della prima terapia antibiotica
- Shock anafilattico (dopo iniezione primaria di adrenalina): Inizialmente: lattanti 7.5-15 mg, bambini più grandi 4.5 mg/kg, 2° giorno: riduzione della dose alla metà della dose iniziale, 3° giorno: riduzione della dose a un quarto della dose iniziale
- Shock da politrauma (profilassi del polmone da shock e dell’embolia grassosa): Inizialmente: lattanti 7.5-15 mg, bambini più grandi 4.5 mg/kg, 2o giorno: riduzione della dose alla metà della dose iniziale, 3o giorno: riduzione della dose a un quarto della dose iniziale
- Stato asmatico: Inizialmente: bolo da 7.5-15 mg, successivamente 0.15-0.3 mg/kg al giorno
- Recidive acute di dermatosi severe (ad es. edema di Quincke, pemfigo volgare, eczemi incontrollabili, sarcoidosi cutanea): Dosaggio a seconda della severità: dosaggio elevato 0.3-0.45 mg/kg al giorno, dosaggio medio 0.15 mg/kg al giorno, dose di mantenimento 0.04 mg/kg al giorno
- Patologie ematologiche acute (ad es. anemia emolitica acuta): in base alla severità della patologia, 6.5-40 mg/m2 di superficie corporea per 4-5 giorni ogni 28 giorni
- Insufficienza corticosurrenalica acuta primaria e secondaria (se l’idrocortisone non è disponibile, ma soltanto sotto terapia concomitante con un mineralcorticoide): Inizialmente nei lattanti 7.5-15 mg, nei bambini più grandi 4.5 mg/kg, successivamente passaggio a idrocortisone
- Profilassi e terapia del vomito indotto da citostatici: Circa 30 min. prima della chemioterapia, 8 mg/m2 di superficie corporea, quindi 16 mg/m2 in 2-4 dosi frazionate nell’arco della giornata
Trattamento della COVID-19:
Pazienti con disturbi della funzionalità epatica
Non sono necessari aggiustamenti della dose.
Pazienti con disturbi della funzionalità renale
Non sono necessari aggiustamenti della dose.
Pazienti anziani
Non sono necessari aggiustamenti della dose.
Bambini e adolescenti
Nei pazienti pediatrici (adolescenti di età pari o superiore ai 12 anni) si raccomanda una dose di 6 mg per via endovenosa una volta al giorno per un massimo di 10 giorni. La durata del trattamento dipende dalla risposta clinica e dal fabbisogno individuale del paziente. Sono disponibili solo dati limitati per i pazienti di età inferiore ai 18 anni.
Controindicazioni
Per l’uso a breve termine in situazioni in cui la somministrazione di glucocorticoidi può essere salvavita non esistono controindicazioni.
In caso di ipersensibilità a uno dei componenti, il medicamento non può essere usato.
L’iniezione intrarticolare è controindicata in caso di:
- Infezione dell’articolazione o dei tessuti circostanti
- Artrite batterica
- Instabilità articolare
- Predisposizione alle emorragie (spontanea o a causa di una terapia anticoagulante)
- Calcificazione periarticolare
- Osteonecrosi avascolare
- Rottura di tendine
- Articolazione di Charcot
In presenza di infezioni nell’area di applicazione, l’infiltrazione in assenza di una terapia causale è controindicata.
Avvertenze e misure precauzionali
Il trattamento con Dexamethason Galepharm può causare un’immunosoppressione e, quindi, aumentare il rischio di infezioni batteriche, virali, fungine, parassitarie e opportunistiche. Inoltre, Dexamethason Galepharm può mascherare i sintomi di un’infezione già presente o in fase di sviluppo e, quindi, renderne più difficile la diagnosi. Le infezioni latenti, tra cui la tubercolosi o l’epatite B, possono essere riattivate.
Come per qualsiasi terapia con glucocorticoidi, il trattamento con Dexamethason Galepharm non deve essere interrotto bruscamente, ma con una riduzione lenta e graduale della dose giornaliera, per evitare un peggioramento o una riacutizzazione della malattia, un’insufficienza corticosurrenalica acuta e una sindrome da privazione di cortisone.
Nei COVID-19 pazienti che sono già in trattamento con corticosteroidi sistemici (orali) per altri motivi (ad es. pazienti con malattia polmonare ostruttiva cronica), ma che non necessitano di un apporto supplementare di ossigeno, la somministrazione di corticosteroidi sistemici non deve essere interrotta.
È necessaria prudenza in caso di:
- infezioni virali acute (epatite B, varicella, herpes zoster, herpes simplex, cheratite erpetica, poliomielite, morbillo). È necessaria particolare prudenza se, durante una terapia con Dexamethason Galepharm, dei pazienti immunosoppressi o senza precedente infezione da varicella o morbillo hanno contatti con persone affette da varicella o morbillo. Queste malattie possono assumere, nei pazienti in terapia con Dexamethason Galepharm, un decorso particolarmente severo. Le infezioni da varicella che compaiono durante un trattamento sistemico con corticosteroidi possono assumere un decorso severo e, soprattutto nei bambini, mortale. Esse richiedono un immediato trattamento, ad esempio con aciclovir e.v. Nei pazienti a rischio è indicata una profilassi con aciclovir o un’immunoprofilassi passiva con immunoglobulina anti-varicella-zoster
- infezioni batteriche acute e croniche: uso solo sotto copertura antibiotica. Prima del trattamento bisogna escludere un’amebiasi latente e i pazienti con tubercolosi latente o con tubercolosi d’organo devono ricevere una profilassi con tubercolostatici durante il trattamento a lungo termine con glucocorticoidi
- micosi e parassitosi sistemiche. Nei pazienti con infestazione nota o sospetta da strongiloidi, i glucocorticoidi possono causare recidive o diffusione della malattia
- circa 8 settimane prima fino a 2 settimane dopo vaccinazioni protettive con vaccini vivi. Le vaccinazioni con vaccini inattivati sono in generale possibili. Bisogna però tener conto del fatto che la reazione immunitaria e, quindi, il successo della vaccinazione, possono essere ridotti ai dosaggi più elevati di glucocorticoidi
- linfoadenite dopo vaccinazione con BCG
- epatite cronica HBsAg-positiva
- diabete mellito di difficile controllo, perché la tolleranza al glucosio può essere ridotta; bisogna condurre regolari controlli della glicemia ed eventualmente un aggiustamento della dose degli antidiabetici
- ipotiroidismo e cirrosi epatica, perché in questi casi l’azione dei glucocorticoidi è potenziata
- tendenza alla trombosi
- infarto miocardico acuto
- ipertensione arteriosa e insufficienza cardiaca di difficile controllo
- miastenia grave e contemporanea somministrazione di inibitori della colinesterasi, perché in questi casi l’azione degli inibitori della colinesterasi è ridotta e il rischio di una crisi miastenica è aumentato. (Gli inibitori della colinesterasi devono essere interrotti, quando possibile, 24 ore prima della somministrazione di un corticosteroide)
- ulcera gastrointestinale
- osteoporosi
- malattie psichiatriche, tra cui la suicidalità (anche in anamnesi): Si raccomanda un monitoraggio neurologico o psichiatrico
- glaucoma ad angolo chiuso o aperto, ulcera o lesioni della cornea: si raccomanda uno stretto monitoraggio oftalmologico e terapia
A causa del rischio di perforazione intestinale, Dexamethason Galepharm può essere utilizzato solo in presenza di un’indicazione obbligatoria e sotto corrispondente monitoraggio in caso di:
- severa colite ulcerosa senza irritazione peritoneale con perforazione imminente
- diverticolite
- enteroanastomosi (subito dopo l’intervento)
I sintomi di un’irritazione peritoneale dopo perforazione gastrointestinale possono mancare nei pazienti che ricevono dosi elevate di glucocorticoidi.
Nell’uso concomitante di fluorochinoloni sussiste un rischio aumentato di comparsa di disturbi tendinei, tenosinoviti e lacerazione tendinea.
Durante situazioni di stress fisico può essere necessario un temporaneo aumento della dose giornaliera di corticosteroidi.
Possono comparire severe reazioni anafilattiche che richiedono appropriate misure precauzionali (disponibilità del trattamento di uno shock anafilattico).
A dosi elevate, è importante garantire un adeguato apporto di potassio e una restrizione del sodio. Inoltre, bisogna monitorare i livelli sierici di potassio.
A dosi elevate può comparire una bradicardia.
In caso di uso locale, prestare attenzione alla possibile comparsa di effetti indesiderati sistemici e interazioni.
L’uso intrarticolare di glucocorticoidi aumenta il rischio di infezioni articolari. L’uso a lungo termine o ripetuto di glucocorticoidi in articolazioni sottoposte a carico può aumentare i fenomeni di usura.
Dopo l’uso di desametasone da solo o in associazione con chemioterapia, in pazienti con neoplasie ematologiche maligne è stata riportata una sindrome da lisi tumorale (TLS). I pazienti con tumori ad elevato tasso di proliferazione o elevata sensibilità agli agenti citotossici, come pure i pazienti con elevato carico tumorale, presentano un alto rischio di TLS e devono essere, quindi, strettamente monitorati. Inoltre, vanno adottate appropriate misure precauzionali.
Crisi del feocromocitoma
Dopo l’applicazione di corticosteroidi è stata segnalata la comparsa di una crisi di feocromocitoma, che può essere fatale. Nei pazienti con un sospetto o una diagnosi di feocromocitoma, i corticosteroidi devono essere utilizzati solo dopo un’adeguata valutazione del rapporto rischio/beneficio. Se, durante il trattamento con corticosteroidi, un paziente presenta potenziali sintomi di crisi da feocromocitoma, quali crisi ipertensiva, scompenso cardiaco, tachicardia, cefalea o dolore addominale e/o toracico, occorre valutare l’eventuale presenza di un feocromocitoma latente.
Disturbi visivi
Nel trattamento sistemico o locale con corticosteroidi possono comparire disturbi visivi. Se compaiono sintomi quali visione offuscata o altri problemi della vista, il paziente deve essere inviato dall’oculista per accertare le possibili cause, quali cataratta, glaucoma o malattie rare come la corioretinopatia sierosa centrale, che sono comparse durante il trattamento con corticosteroidi sistemici o locali.
Prematuri
Dopo terapia precoce (< 96 ore dalla nascita) in neonati prematuri con malattia polmonare cronica a dosi iniziali di 0.25 mg/kg due volte al giorno, i dati disponibili indicano effetti a lungo termine negativi sullo sviluppo neuronale.
Cardiomiopatia ipertrofica
Dopo somministrazione sistemica di corticosteroidi, desametasone incluso, in neonati prematuri, sono stati segnalati casi di cardiomiopatia ipertrofica. Nella maggior parte dei casi segnalati, tale effetto è stato reversibile dopo l’interruzione del trattamento. Nei neonati prematuri trattati con desametasone sistemico vanno effettuati una valutazione diagnostica e un monitoraggio della funzionalità e della struttura cardiaca (vedere «Effetti indesiderati»).
Bambini e adolescenti
L’uso di Dexamethason Galepharm durante la fase di sviluppo dei bambini deve avvenire solo dopo un’attenta valutazione dei rischi e dei benefici. Va condotta una terapia intermittente o alternata.
Pazienti anziani
Siccome i pazienti anziani presentano un rischio aumentato di osteoporosi, Dexamethason Galepharm deve essere utilizzato solo con un’attenta valutazione dei rischi e dei benefici.
Sostanze ausiliarie
Sodio
Questo medicamento contiene meno di 1 mmol (23 mg) di sodio per ml, cioè essenzialmente «senza sodio».
Propilene glicole
Dexamethason Galepharm Amp: 4 mg/1 ml: Questo medicamento contiene 20 mg di propilene glicole per 1 ml equivalente a 20 mg/ml.
Dexamethason Galepharm Amp: 8 mg/2 ml: Questo medicamento contiene 40 mg di propilene glicole per 2 ml equivalente a 20 mg/ml.
La co-somministrazione con qualsiasi substrato dell’alcol deidrogenasi come etanolo può indurre gravi effetti avversi nei neonati.
Interazioni
| Medicamenti | Alterazione degli effetti |
| Saluretici, amfotericina, lassativi | Ulteriore eliminazione di potassio |
| Medicamenti che inducono il CYP3A4, quali rifampicina, fenitoina, carbamazepina, barbiturici e primidone | Riduzione dell’effetto dei corticosteroidi, per aumento della clearance |
| Medicamenti che inibiscono il CYP3A4, quali ketoconazolo, itraconazolo, ritonavir e cobicistat | Il rischio di effetti collaterali sistemici da corticosteroidi può essere aumentato |
| Efedrina | Riduzione dell’effetto, per accelerazione del metabolismo dei corticosteroidi |
| Antiflogistici/antireumatici non steroidei | Rischio aumentato di sanguinamenti, ulcerazioni e perforazioni gastrointestinali |
| Salicilati | Riduzione dell’effetto dei salicilati, per aumento della clearance. Nel trattamento a lungo termine, rischio aumentato di sanguinamenti e ulcerazioni gastrointestinali, che possono causare perforazione. Una riduzione della dose di glucocorticoidi deve essere praticata con prudenza, perché possono comparire intossicazioni da salicilati. |
| Estrogeni | Possibile potenziamento dell’effetto dei corticosteroidi, per riduzione della clearance |
| Vaccinazioni con vaccini inattivati | Possibile compromissione dell’immunizzazione |
| Sostanze che inibiscono la colinesterasi | Riduzione dell’inibizione della colinesterasi |
| Glicosidi cardiaci | Potenziamento dell’effetto dei glicosidi, per carenza di potassio |
| Antidiabetici orali, insulina | Diminuita riduzione della glicemia, può aumentare il fabbisogno di antidiabetici |
| Derivati cumarinici | Riduzione o potenziamento dell’effetto degli anticoagulanti, può essere necessario un aggiustamento della dose di anticoagulanti nell’uso concomitante |
| Praziquantel | Possibile riduzione della concentrazione di praziquantel nel sangue |
| Atropina e altri anticolinergici | Rischio di ulteriore aumento di una pressione intraoculare già aumentata |
| ACE-inibitori | Aumentato rischio di comparsa di alterazioni dell’emocromo |
| Clorochina, idrossiclorochina, meflochina | Aumentato rischio di comparsa di miopatie e cardiomiopatie |
| Immunosoppressori | Aumentata tendenza alle infezioni e possibile manifestazione o peggioramento di infezioni latenti già presenti |
| Ciclosporina | Inoltre aumentato rischio di comparsa di convulsioni cerebrali, per aumento dei livelli ematici di ciclosporina |
| Miorilassanti non depolarizzanti | Possibile prolungamento del rilasciamento muscolare |
| Protirelina | Possibile minore aumento del TSH |
| Fluorochinoloni | Possibile aumentato rischio di comparsa di disturbi tendinei |
Gravidanza, allattamento
Gravidanza
Gli studi sugli animali hanno dimostrato effetti indesiderati sul feto, non esistono studi controllati sull’uomo. Come tutti i glucocorticoidi, anche il desametasone attraversa la barriera placentare. Perciò, nella terapia a lungo termine in gravidanza, non si possono escludere ad esempio disturbi dello sviluppo intrauterino. Nel trattamento alla fine della gravidanza, sussiste per il feto il pericolo di un’atrofia della corteccia surrenale, che può richiedere una terapia sostitutiva con riduzione graduale nel neonato.
Perciò, Dexamethason Galepharm, come tutti i glucocorticoidi, non va utilizzato durante la gravidanza, soprattutto nei primi tre mesi, a meno che non sia chiaramente necessario. In presenza di indicazione, il prednisolone (o il prednisone) è da preferire a tutti gli altri glucocorticoidi, soprattutto ai fluorurati, perché attraversa più difficilmente la placenta.
In caso di gravidanza accertata o sospetta, avvisare sempre il medico.
I bambini di madri trattate con alte dosi di glucocorticoidi in gravidanza vanno attentamente monitorati, per riconoscere i segni di un ipocorticismo.
Gli studi hanno dimostrato che, dopo somministrazione pre-parto, a breve termine, di corticosteroidi (desametasone incluso) in donne in gravidanza a rischio di parto pretermine tardivo, sussiste un rischio aumentato di ipoglicemia neonatale.
Allattamento
Come tutti gli altri glucocorticoidi, il desametasone passa in piccolissime quantità nel latte materno e potrebbe compromettere la funzione CS e l’accrescimento del lattante. Le madri che ricevono glucocorticoidi durante l’allattamento devono quindi interrompere l’allattamento.
Effetti sulla capacità di condurre veicoli e sull’impiego di macchine
Soprattutto all’inizio del trattamento con Dexamethason Galepharm, possono comparire alterazioni della capacità di condurre veicoli e di impiegare macchine. Questa compromissione è da ricondurre soprattutto alle alterazioni dell’umore, della motivazione e della capacità di concentrazione.
Effetti indesiderati
Gli effetti indesiderati del desametasone dipendono dalla dose e dalla durata del trattamento, nonché dall’età, dal sesso e dalla malattia di base del paziente.
Il rischio di effetti indesiderati è basso nella terapia a breve termine con corticosteroidi. Bisogna però far attenzione ai sanguinamenti intestinali (spesso causati da stress), che possono decorrere con pochi sintomi a causa dell’impiego di corticosteroidi.
Nella terapia a lungo termine a dosi elevate possono comparire i noti effetti collaterali dei glucocorticoidi.
Infezioni ed infestazioni
Aumento del rischio di infezione, mascheramento di infezioni, comparsa, peggioramento o riattivazione di infezioni batteriche, virali, fungine, parassitarie e opportunistiche, attivazione di una strongiloidiasi.
Patologie del sistema emolinfopoietico
Moderata leucocitosi, linfopenia, eosinopenia, policitemia.
Disturbi del sistema immunitario
Reazioni da ipersensibilità, reazioni anafilattiche gravi, quali aritmia, broncospasmo, aumento o riduzione della pressione arteriosa, scompenso circolatorio, arresto cardiaco.
In caso di uso locale vanno tenuti in considerazione eventuali effetti indesiderati sistemici e interazioni.
Patologie endocrine
Insufficienza corticosurrenalica.
Scatenamento di una crisi da feocromocitoma in pazienti con feocromocitoma preesistente (anche latente).
Sindrome di Cushing (ad es. faccia a luna piena, accumulo di grasso addominale), vedere «Avvertenze e misure precauzionali».
Disturbi del metabolismo e della nutrizione
Ritenzione di sodio con formazione di edemi, aumento dell’eliminazione di potassio, calcio e fosfati.
Aumento del peso corporeo, ridotta tolleranza al glucosio, diabete mellito, ipercolesterolemia, ipertrigliceridemia, aumento dell’appetito.
Disturbi psichiatrici
Psicosi, mania, depressione, allucinazioni, labilità affettiva, irritabilità, aumento dell’iniziativa, euforia, agitazione interiore, disturbi del sonno, suicidalità.
Patologie del sistema nervoso
Aumentata pressione intracranica con papilla da stasi (pseudotumor cerebri), comparsa o peggioramento di epilessia (convulsioni).
Patologie dell’occhio
Aumento della pressione intraoculare (glaucoma), opacizzazione del cristallino (cataratta), in particolare con opacizzazione sottocapsulare posteriore, peggioramento dei sintomi nell’ulcera della cornea, favoreggiamento delle infezioni oculari virali, fungine e batteriche, peggioramento delle infezioni corneali batteriche, ptosi, midriasi, chemosi, perforazione iatrogena della sclera, raramente esoftalmo reversibile. Inoltre, in caso di uso sottocongiuntivale, cheratite (da virus herpes simplex) e perforazione corneale nella cheratite, corioretinopatia, visione offuscata.
Patologie cardiache
Cardiomiopatia ipertrofica in neonati prematuri (vedere «Avvertenze e misure precauzionali»).
Patologie vascolari
Ipertensione arteriosa.
Aumento del rischio di arteriosclerosi e trombosi, vasculite, aumento della fragilità capillare.
Patologie gastrointestinali
Ulcere peptiche dello stomaco e del duodeno, sanguinamenti dello stomaco, infiammazione del pancreas, disturbi dello stomaco.
Patologie della cute e del tessuto sottocutaneo
Strie cutanee (striae rubrae), dermatite periorale, atrofia cutanea, sanguinamenti cutanei puntiformi (petecchie), ematomi (ecchimosi), acne steroidea, rallentata guarigione delle ferite, teleangectasie, ipertricosi, alterazioni della pigmentazione cutanea.
Patologie del sistema muscoloscheletrico e del tessuto connettivo
Atrofia muscolare, debolezza muscolare, miopatia, disturbi tendinei, tenosinovite, lacerazioni tendinee, osteoporosi, necrosi ossea asettica, rallentamento della crescita nei bambini, lipomatosi epidurale.
Patologie dell’apparato riproduttivo e della mammella
Disturbi della secrezione degli ormoni sessuali (scomparsa del ciclo mestruale, anormale crescita dei peli, impotenza).
Patologie sistemiche e condizioni relative alla sede di somministrazione
Guarigione ritardata delle ferite. La somministrazione intramuscolare, intrarticolare e sublesionale ripetuta di desametasone (o di un altro glucocorticoide) può portare a severi danni tissutali locali (fino all’atrofia e alla necrosi).
La notifica di effetti collaterali sospetti dopo l’omologazione del medicamento è molto importante. Consente una sorveglianza continua del rapporto rischio-benefico del medicamento. Chi esercita una professione sanitaria è invitato a segnalare qualsiasi nuovo o grave effetto collaterale sospetto attraverso il portale online ElViS (Electronic Vigilance System). Maggiori informazioni sul sito www.swissmedic.ch.
Posologia eccessiva
Siccome la tossicità acuta dei glucocorticoidi è bassa, si sono raramente osservate intossicazioni da sovradosaggio acuto di glucocorticoidi. Nel sovradosaggio cronico, bisogna attendersi un potenziamento degli effetti indesiderati che interessano in particolare il sistema endocrino, il metabolismo e l’equilibrio elettrolitico. In caso di sovradosaggio, non esiste un antidoto specifico e il trattamento è sintomatico.
Proprietà/Effetti
Codice ATC
H02AB02
Meccanismo d’azione
Il meccanismo d’azione dei glucocorticoidi è a più strati.
Il desametasone si lega a recettori intracellulari, attivandoli. Il complesso attivato glucocorticoide-recettore si sposta nel nucleo cellulare, dove avvia o blocca la sintesi di determinate proteine, agendo su specifici siti di legame del DNA.
- Le proteine la cui sintesi viene avviata includono, tra le altre, la lipocortina-1, che inibisce la fosfolipasi A2, importante per la reazione infiammatoria, e l’enzima di conversione dell’angiotensina (ACE), che interviene sul controllo della pressione arteriosa.
- Le proteine la cui sintesi è inibita comprendono diverse citochine (ad es. TNF-alfa, interleuchina 2, interleuchina 6) che attivano le cellule del sistema immunitario e vari enzimi pro-infiammatori (ad es. collagenasi). Viene inibita anche l’induzione della NO-sintetasi e della ciclo-ossigenasi
Oltre a questi meccanismi genomici, che agiscono con una latenza da mezz’ora a più ore, ci sono alcuni effetti rapidi che compaiono già a basse concentrazioni plasmatiche (ad es. soppressione della secrezione endogena di cortisolo) e altri che compaiono a concentrazioni più elevate (ad es. stabilizzazione delle membrane). Il meccanismo più probabile di quest’ultimo effetto è l’incorporazione dei glucocorticoidi nella membrana cellulare come evento iniziale.
Farmacodinamica
Il desametasone agisce da forte antinfiammatorio, antiallergico (antiedematoso) e immunosoppressivo, aumenta il metabolismo dei carboidrati, antitossico aspecifico (protezione delle membrane) e favorisce la microcircolazione (stabilizzazione del flusso sanguigno cerebrale).
Desametasone presenta un effetto mineralcorticoide molto basso.
La relativa dose equivalente antinfiammatoria di desametasone rispetto ad altri glucocorticoidi è la seguente: 1 mg di desametasone = 6 mg di triamcinolone o di metilprednisolone = 7.5 mg di prednisone o di prednisolone = 30 mg di idrocortisone = 35 mg di cortisone.
Efficacia clinica
Il desametasone viene utilizzato, come altri glucocorticosteroidi, per una vasta gamma di indicazioni. A causa della sua lunga emivita biologica, il desametasone è adatto soprattutto nelle indicazioni in cui è richiesto un effetto glucocorticoide continuo. In alcune indicazioni, il desametasone viene preferito a causa del suo ridotto effetto mineralcorticoide.
Per il trattamento della COVID-19
Lo studio RECOVERY (Randomised Evaluation of COVid-19 thERapY) è uno studio adattivo «platform» promosso da sperimentatori, con randomizzazione individuale, controllato, in aperto, volto a valutare l’effetto dei possibili trattamenti in pazienti ricoverati in ospedale a causa di COVID-19.
Lo studio è stato condotto presso 176 ospedali nel Regno Unito.
6425 pazienti sono stati randomizzati a ricevere desametasone (2104 pazienti) o la terapia standard convenzionale (4321 pazienti). Nell’89% dei pazienti, l’infezione da SARS-CoV-2 era stata confermata in laboratorio.
Alla randomizzazione, il 16% dei pazienti era già sottoposto a ventilazione meccanica invasiva o ossigenazione extracorporea a membrana, il 60% riceveva soltanto ossigeno (con o senza ventilazione non invasiva) e il 24% non riceveva alcun supporto respiratorio.
I pazienti avevano in media 66.1+/-15.7 anni. Il 36% dei pazienti era di sesso femminile. Il 24% dei pazienti aveva un’anamnesi di diabete, il 27% aveva malattie cardiocircolatorie e il 21% una malattia polmonare cronica.
Endpoint primario
Con 482 decessi tra 2104 pazienti (22.9%), il tasso di mortalità a 28 giorni era significativamente inferiore nel gruppo desametasone rispetto al gruppo della terapia standard con 1110 decessi tra 4321 pazienti (25.7%) (rapporto tra i tassi [rate ratio, RR]: 0.83; intervallo di confidenza al 95% [IC]: 0.75-0.93; p < 0.001).
Nel gruppo desametasone, la mortalità nei pazienti sottoposti a ventilazione meccanica invasiva (29.3% vs. 41.4%; RR: 0.64; IC 95%: 0.51-0.81) e nei pazienti che ricevevano soltanto ossigeno supplementare senza ventilazione meccanica invasiva (23.3% vs. 26.2%; RR: 0.82; IC 95%: 0.72-0.94) era inferiore rispetto al gruppo della terapia standard.
Con desametasone non è stato osservato alcun effetto evidente nei pazienti che alla randomizzazione non ricevevano alcun supporto respiratorio (17.8% vs. 14.0%; RR: 1.19; IC 95%: 0.91-1.55).
Endpoint secondari
Nei pazienti del gruppo desametasone, il ricovero ospedaliero è stato più breve rispetto al gruppo della terapia standard (mediana, 12 giorni vs. 13 giorni) e la probabilità di essere dimessi dall’ospedale entro 28 giorni era maggiore (RR: 1.10; IC 95%: 1.03-1.17).
Come per l’endpoint primario, l’effetto massimo in termini di dimissione dall’ospedale entro 28 giorni è stato osservato nei pazienti sottoposti a ventilazione meccanica invasiva dopo la randomizzazione (RR: 1.48; IC 95%: 1.16-1.90), seguiti dal gruppo che riceveva soltanto ossigeno (RR: 1.15; IC 95%: 1.06-1.24). Nei pazienti che non ricevevano ossigeno non è stato osservato alcun effetto positivo (RR: 0.96; IC 95%: 0.85-1.08).
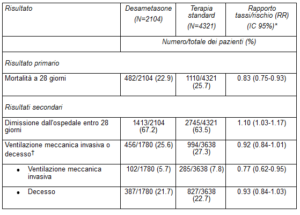
* RR aggiustato in base all’età per i risultati della mortalità a 28 giorni e della dimissione dall’ospedale. RR aggiustato in base all’età per i risultati dell’uso della ventilazione meccanica invasiva o del decesso e delle relative sottocomponenti.
† I pazienti già sottoposti a ventilazione meccanica invasiva alla randomizzazione sono stati esclusi da questa categoria.
Sicurezza
Sono stati osservati quattro eventi indesiderati gravi (SAE) associati al trattamento dello studio: due SAE di iperglicemia, un SAE di psicosi indotta da steroidi e un SAE di emorragia del tratto gastrointestinale superiore. Tutti gli eventi si sono risolti.
Analisi dei sottogruppi
Effetti dell’assegnazione al gruppo desametasone sulla mortalità a 28 giorni in base all’età e al supporto respiratorio assegnato alla randomizzazione
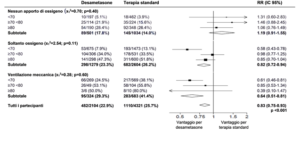
Effetti dell’assegnazione al gruppo desametasone sulla mortalità a 28 giorni in base al supporto respiratorio assegnato alla randomizzazione e alla storia clinica di patologia cronica

Farmacocinetica
Assorbimento
Dopo iniezione endovenosa di desametasone-21-diidrogeno fosfato, l’idrolisi dell’estere è molto rapida. Nell’uomo, i livelli ematici massimi di desametasone alcool libero si osservano 10 minuti dopo iniezione dell’estere. Dopo iniezione intramuscolare, il desametasone-21-diidrogeno fosfato viene assorbito rapidamente e praticamente per intero in presenza di un flusso sanguigno normale, e i livelli ematici massimi si raggiungono 60 minuti dopo la somministrazione i.m.. Tuttavia, il massimo effetto farmacologico è ritardato (circa 2 ore dopo l’iniezione) e persiste più a lungo di quanto indicato dall’emivita plasmatica.
Distribuzione
Quattro ore dopo la somministrazione endovenosa di desametasone-21-diidrogeno fosfato si osservano livelli massimi di desametasone nel liquor, equivalenti a circa un sesto della corrispondente concentrazione plasmatica. La riduzione dei livelli di desametasone nel liquor è lenta, e 24 ore post-iniezione si riscontrano ancora circa due terzi della concentrazione massima.
Il desametasone si lega in maniera dose-dipendente fino a circa l’80 % alle proteine plasmatiche, principalmente all’albumina plasmatica. A dosi molto elevate, la maggior parte circola libera nel sangue, cioè non legata a proteine.
Il volume di distribuzione del desametasone corrisponde a 0.6–0.8 l/kg.
Nell’ipoalbuminemia aumenta la percentuale del corticosteroide non legato (efficace).
Il desametasone attraversa sia la barriera ematoencefalica sia la barriera placentare e passa nel latte materno.
Metabolismo
Il desametasone viene eliminato principalmente in forma immodificata attraverso i reni. Solo in piccola parte avviene nell’uomo un’idratazione o un’idrossilazione delle molecole, da cui risultano i principali metaboliti 6-idrossidesametasone e 20-diidrodesametasone. Il 30–40 % delle molecole di desametasone viene legato nel fegato umano all’acido glucuronico o all’acido solforico e compare nelle urine in questa forma.
Eliminazione
L’emivita di eliminazione plasmatica del desametasone è di 3–5 ore, mentre l’emivita biologica è molto più lunga, di 36–72 ore. La clearance plasmatica negli adulti è di 2–5 ml/min/kg. Dopo infiltrazione locale e iniezione intrarticolare di dosi pari a 4 mg e 8 mg in presenza di un flusso sanguigno normale nella sede di somministrazione, il desametasone viene eliminato completamente dopo una media di 4-10 giorni.
Cinetica di gruppi di pazienti speciali
Durante la gravidanza, l’emivita di eliminazione è prolungata.
Disturbi della funzionalità epatica
Nelle malattie severe del fegato (ad es. epatite, cirrosi epatica) e nell’ipotiroidismo, l’emivita di eliminazione è prolungata.
Disturbi della funzionalità renale
I disturbi della funzionalità renale non agiscono sostanzialmente sull’eliminazione.
Bambini e adolescenti
Nei neonati, la clearance plasmatica è inferiore rispetto ai bambini e agli adulti.
Dati preclinici
I glucocorticoidi presentano una tossicità acuta molto bassa.
Tossicità cronica (o tossicità per somministrazione ripetuta)
Non sono disponibili dati sulla tossicità cronica nell’uomo e negli animali.
Mutagenicità
Gli effetti mutageni del desametasone non sono stati sufficientemente studiati. Sono disponibili dati provvisori indicativi di un potenziale mutageno, la cui rilevanza non è ancora chiara.
Cancerogenicità
Non sono disponibili studi a lungo termine sugli animali.
Tossicità per la riproduzion
Il desametasone causa nelle sperimentazioni sugli animali (topo, ratto, criceto, coniglio e cane) palatoschisi e in misura minore altre malformazioni.
Altre indicazioni
Incompatibilità
Dexamethason Galepharm Amp non deve essere miscelato con altri medicamenti. Per la compatibilità con le soluzioni per infusione, vedere «Indicazioni per la manipolazione».
Influenza su metodi diagnostici
Test allergologici
Le reazioni cutanee possono essere inibite.
Valori sierici
Riduzione: VES, tempo di coagulazione (Lee White), acido urico, testosterone, potassio, TSH, tiroxina, T3.
Aumento: Glucosio, colesterolo, sodio, cloruro.
Valori urinari
Riduzione: 17-chetosteroidi.
Aumento: Creatinina, calcio, glucosio (in caso di predisposizione).
Stabilità
Il medicamento non deve essere utilizzato oltre la data indicata con «EXP» sul contenitore.
Indicazioni particolari concernenti l’immagazzinamento
Non conservare a temperature superiori a 25 °C. Non conservare in frigorifero. Non congelare. Conservare nella confezione originale per proteggere il contenuto dalla luce.
Conservare fuori dalla portata dei bambini.
Indicazioni per la manipolazione
Compatibilità con le soluzioni per infusione
Dexamethason Galepharm Amp deve essere preferibilmente somministrato direttamente per via endovenosa o iniettato nella linea di infusione.
Dexamethason Galepharm Amp è compatibile con le seguenti soluzioni per infusione e deve essere usato entro 24 ore: soluzione salina isotonica e soluzione di glucosio al 5 %.
Per la combinazione con soluzioni per infusione, osservare le informazioni dei produttori delle soluzioni per infusione, anche in merito alla compatibilità, alle controindicazioni, agli effetti indesiderati e alle interazioni.
Numero dell’omologazione
66710 (Swissmedic).
Confezioni
Dexamethason Galepharm Amp 4 mg/1 ml, soluzione iniettabile: 3 o 10 fiala da 1 ml. (B)
Dexamethason Galepharm Amp 8 mg/2 ml, soluzione iniettabile: 3 o 10 fiala da 2 ml. (B)
Titolare dell’omologazione
Galepharm AG, Zürich
Stato dell’informazione
Giugno 2022.